Bereichsnavigation

punktum
Heft 1-2018, Rubrik Titelthema
Wenn die Seele krankt – psychische Auffälligkeiten von Kindern und Jugendlichen in Deutschland
Ergebnisse aktueller Forschungen (BELLA-Studie und HBSC-Studie Hamburg)
Von Franziska Reiß, Universitätsklinikum Hamburg-Eppendorf
Für ein gesundes Aufwachsen von Kindern und Jugendlichen sind nicht nur die körperliche Gesundheit, sondern auch das seelische Wohlbefinden und die Lebensqualität von großer Bedeutung. Dabei sind Kinder und Jugendliche heutzutage so gesund wie nie zuvor. Noch vor einem Jahrhundert gab es eine hohe Säuglingssterblichkeit, zudem bedrohten vor allem Infektionskrankheiten wie Röteln, Masern, Mumps oder Pocken die Gesundheit von Kindern und Jugendlichen. Diese konnten durch eine Verbesserung der allgemeinen Lebensbedingungen und den Ausbau der medizinischen Versorgung, vor allem der Hygiene, Impfungen und fachärztliche Diagnoseverfahren deutlich eingedämmt werden. Demgegenüber sind heute deutlich mehr Kinder und Jugendliche von chronischen Erkrankungen wie Asthma, Neurodermitis oder Adipositas betroffen. Doch neben der körperlichen Gesundheit ist auch das seelische Wohlbefinden – die psychische Gesundheit – zunehmend in den Mittelpunkt gerückt. Dabei leiden Kinder und Jugendliche nicht nur unter schulischem Stress, Leistungsdruck und Erwartungshaltungen ihrer Umgebung, sondern können bereits im frühen Kindesalter ernsthafte psychische Erkrankungen wie eine Angststörung, Depression oder Auffälligkeiten im Sozialverhalten entwickeln. Doch wie viele Kinder und Jugendliche sind betroffen? Was sind die bedeutendsten psychischen Auffälligkeiten? Gibt es Unterschiede zwischen Jungen und Mädchen, armen und reichen Kindern? Und wie sieht es mit der Versorgung der Betroffenen aus?
Um die Gesundheit von Kindern und Jugendlichen in Deutschland genauer zu ergründen, wird seit 2003 in regelmäßigen Abständen vom Robert Koch-Institut die »Studie zur Gesundheit von Kindern und Jugendlichen in Deutschland« (KiGGS) mit Teilnehmenden im Alter von drei bis 17 Jahre durchgeführt. Die Studie liefert die Basisdaten für die Gesundheitsberichterstattung in Deutschland und wird durch parallel erhobene Zusatzmodule mit verschiedenen Themenschwerpunkten ergänzt. Die BELLA-Studie zum seelischen Wohlbefinden und Verhalten vertieft das Thema psychische Gesundheit und Lebensqualität in KiGGS. Beide Studien befragen wiederholt die gleichen Teilnehmer/innen (Längsschnitt) und gewinnen zu jedem Messzeitpunkt neue Teilnehmer/innen hinzu (Querschnitt).
Wie häufig sind psychische Auffälligkeiten im Kindes- und Jugendalter?
Um die Häufigkeit (Prävalenz) von psychischen Auffälligkeiten in der Allgemeinbevölkerung zu erfassen, wurden in der BELLA-Studie deutschlandweit repräsentative Daten erhoben. Dazu wurden speziell für Kinder und Jugendliche entwickelte Fragebögen eingesetzt. Diese erfragen die Symptome im emotionalen Bereich und im Verhaltens ebenso, wie den damit verbundenen Leidensdruck und Beeinträchtigungen.
Im Ergebnis liegen bei etwa jedem fünften Kind oder Jugendlichen (ca. 18 – 20%) im Alter von drei bis 17 Jahren Hinweise auf psychische Auffälligkeiten vor (Klasen et al., 2017). Diese Zahlen decken sich auch mit anderen epidemiologischen Studien, die von Barkmann und Schulte-Markwort (2010) systematisch erfasst und ausgewertet wurden. Auch für Hamburger Schüler/innen lassen sich ähnliche Ergebnisse finden, auch wenn die Hinweise auf psychische Auffälligkeiten (insgesamt 14%) etwas niedriger liegen als im bundesweiten Vergleich (Ottova-Jordan et al., 2015).
Psychische Auffälligkeiten können sich bereits im frühen Kindesalter entwickeln und über Jahre hinweg fortbestehen oder wiederholt auftreten. Es wird geschätzt, dass rund die Hälfte aller psychischen Erkrankungen im Erwachsenenalter bereits in der Jugend zum ersten Mal aufgetreten ist. Zu den häufigsten psychischen Erkrankungen im Kindes- und Jugendalter zählen Depressionen und Angststörungen, Störungen des Sozialverhaltens (d.h. extrem aggressives, oppositionelles, dissoziales Verhalten) sowie Aufmerksamkeitsdefizit-Hyperaktivitätsstörungen (kurz: ADHS, d.h. Aufmerksamkeits- und Konzentrationsschwächen, impulsive Verhaltensweisen, ausgeprägte Unruhe).
Dabei kann die Symptomwahrnehmung der Kinder und Jugendlichen selbst und die Wahrnehmung von außen durch Eltern, Lehrer oder Erzieher sehr unterschiedlich sein. Ergebnisse der BELLA-Studie zeigen, dass sog. externalisierende Auffälligkeiten deutlich häufiger von den Eltern wahrgenommen und berichtet werden im Vergleich zu den eigenen Angaben der Kinder und Jugendlichen. Bei ADHS gaben Eltern sogar doppelt so häufig Symptome an wie die eigenen Kinder (5,7 % Eltern- vs. 2 % Selbstbericht). Demgegenüber zeigt sich eine umgekehrte Symptomwahrnehmung bei den sog. internalisierenden Auffälligkeiten, die häufiger von den Kindern und Jugendlichen selbst berichtet werden. Dazu zählen Depressionen (11,2 % Eltern- vs. 16,1 % Selbstbericht) und Ängste (10,6 % Eltern- vs. 15,1 % Selbstbericht). Eltern neigen demnach dazu, internalisierende Symptome ihrer Kinder, wie bei Depressionen oder Ängsten, niedriger einzuschätzen als die Kinder selbst, während externalisierende Symptome, wie bei ADHS, deutlich höher eingeschätzt werden (Fionna Klasen et al., 2016). Diese Diskrepanz zwischen der Selbst- und Elternwahrnehmung ist auch bedeutend, wenn es um die Inanspruchnahme von Versorgung geht, da einige Störungsbilder womöglich weniger deutlich zutage treten als andere. Auch in der Schule oder im Verein werden womöglich verhaltensauffällige Kinder und Jugendlichen schneller wahrgenommen, als jene Kinder, die Symptome einer Depression oder Angststörung aufweisen.
Wer ist betroffen?
Trotz der gesellschaftlichen Bemühungen um Chancengleichheit bei der sozialen Teilhabe, der Bildung und dem gesunden Aufwachsen, ist die soziale Herkunft noch immer ein wichtiger Indikator für die gesundheitliche Entwicklung von Kindern und Jugendlichen in Deutschland. Jedes fünfte Kind unter 18 Jahren wächst in Armut auf (Statistisches Bundesamt, 2015) und leidet unter den Folgen sozialer Benachteiligung. Besonders häufig betroffen sind dabei Kinder und Jugendliche, deren Eltern alleinerziehend sind, kinderreiche Familien oder Kinder mit Migrationshintergrund. Häufig führen widrige Lebensumstände zu einer Verkettung von Einflussfaktoren, die sich auch negativ auf die psychische Gesundheit von Kindern und Jugendlichen auswirken können. Doch meist ist es nicht nur eine einzige Ursache, die zu einer psychischen Erkrankung führt. Für die Entstehung werden sowohl biologische Ursachen (z.B. genetische Belastungen oder Stoffwechselveränderungen im Gehirn), soziale Ursachen (z.B. Belastungen in der Familie), als auch belastende Lebenserfahrungen in der Vergangenheit (z.B. Trennungen, Tod eines nahen Angehörigen) genannt.
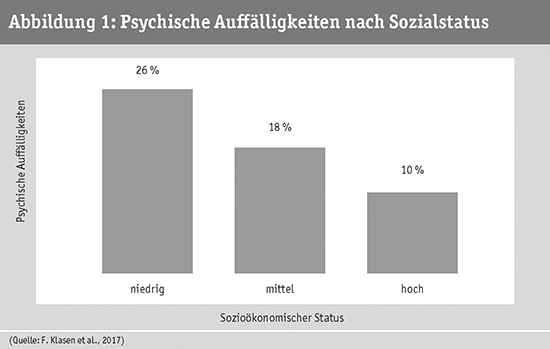
Die Daten der BELLA-Studie zeigen, dass Kinder und Jugendliche mit einem niedrigen Sozialstatus doppelt so häufig von psychischen Auffälligkeiten betroffen sind wie Gleichaltrige mit einem hohen sozialen Status (Klasen et al., 2017; Ravens-Sieberer et al., 2007). Kinder aus ärmeren Familien, deren Eltern einen niedrigen Bildungsabschluss haben oder eine niedrigere berufliche Stellung, sind demzufolge deutlich stärker dem Risiko ausgesetzt, psychische Auffälligkeiten zu entwickeln.
Neben dem sozialen Status der Herkunftsfamilie gibt es weitere Einflussfaktoren, die sich in weitläufigen Wechselbeziehungen sowohl positiv als auch negativ auf die psychische Gesundheit der Kinder und Jugendlichen auswirken können. Die Familie und die Gesundheit der Eltern spielt in diesem Zusammenhang eine wichtige Rolle.
So stellt die chronische körperliche Erkrankung eines Elternteils ebenso eine signifikante Belastung und ein erhöhtes Risiko für die Entwicklung psychischer Auffälligkeiten der Kinder dar, wie die psychische Erkrankung eines Elternteils. Kinder, deren Eltern selbst an einer Depression oder anderen psychischen Erkrankung leiden, sind sogar zwei- bis dreimal häufiger von psychischen Auffälligkeiten betroffen als Gleichaltrige, deren Eltern gesund sind (Plass-Christl et al., 2017). Im Gegenzug kann ein positives Familienklima, in dem die Familienmitglieder zustimmen, sich gegenseitig zu unterstützen, aufeinander einzugehen und den Alltag gemeinsam zu gestalten, positiv auf das seelische Wohlbefinden der Kinder wirken und andere familiäre Belastungen abmildern. Weitere Faktoren, die sich schützend auf die psychische Gesundheit von Kindern auswirken, sind die soziale Unterstützung durch Familie und Freunde, Optimismus oder eine hohe Selbstwirksamkeit, d.h. die Überzeugung, auch schwierige Situationen aus eigner Kraft zu bewältigen. Durch das Vorhandensein mehrerer »Schutzfaktoren« können auch moderat risikobelastete Kinder und Jugendliche gesund bleiben oder werden (Wille et al., 2008).
Mit Blick auf die Betroffenen zeigen sich auch deutliche Geschlechtsunterschiede. Während bei Mädchen zwei- bis dreimal häufiger Symptome einer Depression oder Angst auftreten, zeigen Jungen häufiger Symptome von Verhaltensauffälligkeiten, sowohl in Hamburg als auch bundesweit (Klasen et al., 2016; Ottova-Jordan et al., 2015). Mit dem Älterwerden der Kinder nehmen Symptome von ADHS und Störungen des Sozialverhaltens ab, wohingegen internalisierende Auffälligkeiten wie Depressionen oder Ängste von der Kindheit über die Jugend hinweg zunehmen.
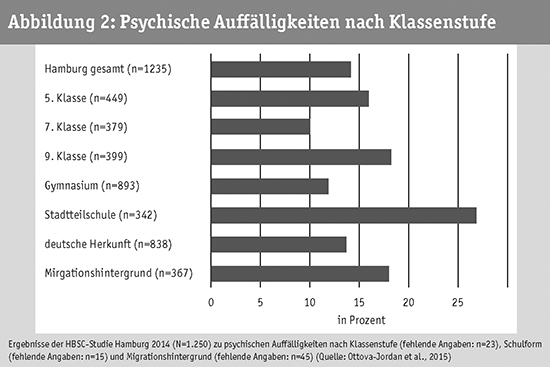
Die Befragung von Schülerinnen und Schülern in Hamburg hat zudem gezeigt, dass sich Kinder und Jugendlichen mit Symptomen psychischer Auffälligkeiten nach Klassenstufe, Schulform und tendenziell nach Migrationshintergrund unterscheiden. Der Übergang von der Grundschule zur weiterführenden Schule sowie beginnende pubertäre Entwicklungsprozesse können die Ursache dafür sein, dass Kinder der 5. Klassenstufe häufiger Symptome psychischer Auffälligkeiten zeigen als ältere Kinder der 7. Klassenstufe. Zudem sind Stadtteilschüler/innen deutlich häufiger von psychischen Auffälligkeiten betroffen als Gleichaltrige an Gymnasien (21.9 % vs. 11.8 %). Kinder und Jugendliche mit Migrationshintergrund sind tendenziell auffälliger als Gleichaltrige ohne Migrationshintergrund (Ottova-Jordan et al., 2015). Die Befragung der Hamburger Schüler/innen verdeutlicht, dass nicht nur der Familie, sondern auch dem schulischen Umfeld eine wichtige Bedeutung in Hinblick auf das seelische Wohlbefinden von Kindern und Jugendlichen zukommt.
Wo finde ich Hilfe?
Die psychische Erkrankung eines Familienmitglieds, insbesondere von Kindern und Jugendlichen, stellt eine hohe Belastung für die Betroffenen selbst und das gesamte familiäre Umfeld dar. Dabei geht es nicht nur um beobachtbare Symptome, sondern auch darum, wie groß der persönliche Leidensdruck ist und wie stark dadurch das alltägliche Leben bestimmt und beeinträchtigt wird. Nur etwa jedes dritte Kind mit klinisch relevanten Symptomen ist auch in einer fachspezifischen Behandlung (Hintzpeter et al., 2015). Für die NichtInanspruchnahme von psychologischer oder psychotherapeutischer Hilfe können sowohl strukturelle als auch individuelle Gründe verantwortlich sein. Auf der einen Seite wird nach wie vor die unzureichende fachärztliche Versorgung (besonders in ländlichen Gebieten) bemängelt, auf der anderen Seiten besteht vor allem auf Seiten der Eltern eine große Unsicherheit, ob das Problem ernsthaft genug sei, oder es fehlt an Wissen darüber, an wen man sich wenden kann. Darüber hinaus stellt die Angst vor Stigmatisierung eine Hemmschwelle für das Aufsuchen von Hilfe dar.
Dabei gibt es in Deutschland niedrigschwellige Angebote, an die sich Eltern und Kinder mit ihren Fragen, Sorgen und Nöten wenden können. Bei der Telefonseelsorge Hamburg können Kinder und Jugendliche rund um die Uhr anrufen, wenn sie sich einsam fühlen, Probleme mit ihren Eltern haben, über Suizid nachdenken oder einfach jemanden zum Reden brauchen (Tel.: 0800 – 111 0 111, anonym und kostenlos, www.telefonseelsorge.de). Für Mütter und Väter gibt es ein Elterntelefon (Tel.: 0800 – 111 0 550). Im Internet bekommt man Informationen beim Hamburger Netz für psychische Gesundheit (psychnet.de). Neben dem Haus- und Kinderarzt stehen bundesweit auch Kinder- und Jugendpsychologen für Therapieangebote bereit (z.B. zu finden unter www.psychotherapiesuche.de). Neben den professionellen Beratungs- und Behandlungsangeboten, kann es für Kinder, Jugendliche und deren Eltern auch hilfreich sein, sich zunächst einer Vertrauensperson aus dem persönlichen Umfeld zu öffnen. Dies können Familienmitglieder oder Freunde, aber auch Lehrer, Pastoren, Gruppenleiter oder anderer Vertraute sein. Wichtig ist, Hilfesuchende in ihren Sorgen und Ängsten ernst zu nehmen und weitere Schritte gemeinsam zu überlegen.
---------------------------------------------------
Literatur
Barkmann, C., & Schulte-Markwort, M. (2010). Prevalence of emotional and behavioural disorders in German children and adolescents: A metaanalysis. Journal of Epidemiology and Community Health, 66(3).
Hintzpeter, B., Klasen, F., Schön, G., Voss, C., Hölling, H., & Ravens-Sieberer, U. (2015). Mental health care use among children and adolescents in Germany: Results of the longitudinal BELLA study. European Child & Adolescent Psychiatry, 24(6), 705 – 713.
Klasen, F., Meyrose, A., Otto, C., Reiß, F., & Ravens-Sieberer, U. (2017). Psychische Auffälligkeiten von Kindern und Jugendlichen in Deutschland. Ergebnisse der BELLA-Studie. Kinderheilkunde.
Klasen, F., Petermann, F., Meyrose, A.-K., Barkmann, C., Otto, C., Haller, A.-C., . . . Ravens-Sieberer, U. (2016). Verlauf psychischer Auffälligkeiten von Kindern und Jugendlichen: Ergebnisse der BELLA-Kohortenstudie. Kindheit und Entwicklung, 25(1).
Ottova-Jordan, V., Bletsch, A., & Ravens-Sieberer, U. (2015). Gesundheit und Wohlbefinden von Kindern und Jugendlichen in Hamburg. Lengerich: Pabst Science Publishers.
Plass-Christl, A., Haller, A.-C., Otto, C., Barkmann, C., Wiegand-Grefe, S., Hölling, H., . . . Klasen, F. (2017). Parents with mental health problems and their children in a German population based sample: Results of the BELLA study PLoS One, 12 (7).
Ravens-Sieberer, U., Wille, N., Bettge, S., & Erhart, M. (2007). Psychische Gesundheit von Kindern und Jugendlichen in Deutschland. Ergebnisse aus der BELLA-Studie im Kinder- und Jugendgesundheitssurvey (KiGGS). Bundesgesundheitsblatt, Gesundheitsforschung, Gesundheitsschutz, 50(5 – 6).
Wille, N., Bettge, S., & Ravens-Sieberer, U. (2008). Risk and protective factors for children's and adolescents' mental health: Results of the BELLA study. European Child & Adolescent Psychiatry, 17 (Suppl. 1).